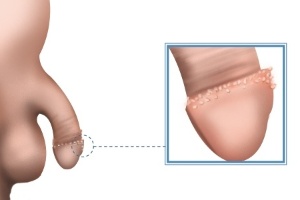
Todo homem tem as chamadas glândulas de Tyson - pequenas estruturas no pênis que ficam entre a glande e o prepúcio e se parecem com espinhas esbranquiçadas. Na maior parte da população masculina, elas são pouco desenvolvidas e quase não aparecem. Mas, para cerca de 8% a 12% dos homens, elas se tornam hipertrofiadas, ou aumentadas, sem qualquer razão específica, apenas por uma questão genética. Muitos garotos, por falta de conhecimento, ficam constrangidos e temem que essas 'bolinhas' sejam sinal de alguma DST (Doença Sexualmente Transmissível).

"Quando elas aumentam de tamanho, têm um comportamento visual muito parecido com verrugas e por isso normalmente assustam e levam os indivíduos a se preocupar muito", explica o médico Sylvio Quadros, chefe do Departamento de DSTs da Sociedade Brasileira de Urologia. Apesar de as glândulas terem características distintas às de verrugas causadas por DST, como padrões de distribuição e localização, apenas o especialista é capaz de fazer essa diferenciação com segurança.
As glândulas de Tyson excretam substâncias que protegem e funcionam como lubrificante natural do órgão genital masculino. O acúmulo desse sebo dá origem ao esmegma, secreção esbranquiçada que às vezes se acumula no pênis. O nome dessas estruturas anatômicas não tem nenhuma ligação com o lutador de boxe norte-americano. A denominação mais popular é uma homenagem a Edward Tyson, cientista britânico que as descreveu pela primeira vez em 1694.
Durante a ereção, as glândulas também parecem momentaneamente maiores. Nos homens em que são naturalmente mais desenvolvidas, elas se tornam proeminentes com a chegada a adolescência. "É nessa fase que os meninos começam a percebê-las e às vezes pensam que é uma doença que está relacionada à masturbação", conta o urologista André Milanezi Lorenzini, diretor técnico responsável de um instituto especializado em urologia em Belo Horizonte (MG).
Depois de postar um vídeo informativo sobre as glândulas de Tyson no YouTube, que já teve mais de 100 mil visualizações, o médico mineiro passou a ser o "salvador" de muitos jovens, que relatam nos comentários o alívio em saber que são "normais".
Alternativas arriscadas
As glândulas de Tyson aumentadas não são consideradas uma anomalia, apenas uma variante anatômica normal, que não acarreta nenhum sintoma nem exige tratamento. Entretanto, a aparência dessas glândulas proeminentes costuma incomodar os homens.
As glândulas de Tyson são estruturas que ficam entre a glande e o prepúcio e se parecem com espinhas esbranquiçadas
Por vergonha de expor a condição ou ir ao médico, alguns rapazes buscam informações na internet sobre o assunto e métodos alternativos de eliminá-las. Não é difícil encontrar blogs e relatos acerca dessas experiências, na maioria das vezes inócuas e até arriscadas.
O vestibulando Elias, de Fortaleza (CE), que prefere não revelar publicamente o sobrenome, resolveu contar no blog "Viver com Glândulas de Tyson" suas tentativas de se livrar do problema por conta própria. A atitude mais radical do estudante foi decepar suas glândulas com a tesoura.
"Decidi cortar porque estava bastante deprimido com as glândulas. Eu tinha cerca de sete, todas localizadas perto do "freio" do pênis, e me incomodavam muito. Tive muito medo de pegar uma infecção e também sentir muitas dores", revela.
Por sorte, o procedimento não acarretou consequências mais graves à saúde de Elias, que diz que algumas das glândulas voltaram. O estudante afirma que ainda não teve coragem de ir ao urologista por vergonha e falta de maturidade, mas diz que pretende fazer isso daqui a algum tempo.
Enquanto isso, o jovem continua experimentando tratamentos alternativos para eliminar completamente as glândulas que sobraram. O urologista Sylvio Quadros alerta para os riscos envolvidos: "Dependo da substância usada, isso pode levar a formação de escaras, inclusive com alteração anatômica da região".
A criação do blog pelo menos ajudou Elias a perceber que não era o único a sofrer com essa situação. Antes de concluir, aos 15 anos, que tinha as glândulas de Tyson mais desenvolvidas, o estudante chegou a pensar que estava com DST. "Foi a primeira coisa que pensei, mas achei quase impossível porque na época eu era virgem", relembra Elias, atualmente com 19 anos.
Procedimento estético
Apesar de não acarretarem nenhum problema fisiológico, as glândulas de Tyson podem ser retiradas por razões exclusivamente estéticas. Os especialistas explicam que às vezes os homens ficam preocupados e até inseguros durante a relação sexual por causa da aparência do pênis e também, em alguns casos, pela necessidade de explicar que o que possuem não é uma DST.
Quadros ressalta a importância de analisar a condição de cada paciente individualmente para avaliar a necessidade do procedimento. "Conforme o tamanho, muitas vezes essas lesões são substituídas por uma cicatriz que é definitiva. É preciso avaliar caso a caso porque às vezes não compensa fazer a cirurgia", defende o médico.
O urologista relata que os homens chegam com muitas dúvidas ao consultório, frequentemente alimentadas por anos a fio até criar a coragem de procurar um especialista. "Isso cria uma problemática psicológica enorme, gerando às vezes problemas de disfunção erétil por causa de algo simples, de fácil resolução ou entendimento. Na maioria das vezes não há o que fazer, eles precisam ter consciência de que eles não têm uma doença", enfatiza Sylvio Quadros.
A eletrocauterização é um dos métodos mais empregados para a remoção das glândulas de Tyson. Segundo André Milanezi, o procedimento, realizado em ambiente cirúrgico, é simples e leva, em média, de cinco a dez minutos para ser executado, com anestesia local. A recuperação costuma acontecer em um período de até dez dias após a cauterização.
O urologista afirma que as glândulas não voltam, somente reaparecem caso não tenham sido cauterizadas totalmente. As complicações, como ressecamento, são muito raras e a eliminação das glândulas, explica Milanezi, não traz nenhum prejuízo, já que existem outros grupos excretores que também colaboram com a lubrificação do pênis. O médico mineiro, que faz pelo menos duas eletrocauterizações por mês, diz que o procedimento não deixa cicatrizes.
Por ter finalidade estética, geralmente os convênios não cobrem a cirurgia, que custa, em média, R$ 400. André Milanezi também expõe que muitas vezes alguns médicos relevam o problema e desencorajam os pacientes a fazer o procedimento, já que a condição não é uma doença. Mas ele acredita que é essencial, antes de tudo, levar em consideração o impacto que as glândulas têm na vida do paciente. "O problema pode virar uma cisma, uma preocupação, que afete indiretamente a vida sexual. Se está na literatura médica que se pode cauterizar, qual é o problema? Mas é importante lembrar que é um procedimento absolutamente estético", justifica.
Fonte: Glândulas no pênis deixam garotos constrangidos e com receio de DST.
Disponível em : http://noticias.uol.com.br/saude/ultimas-noticias/redacao/2014/01/13/glandulas-aumentadas-no-penis-deixam-alguns-garotos-constrangidos.htm


















.jpg)